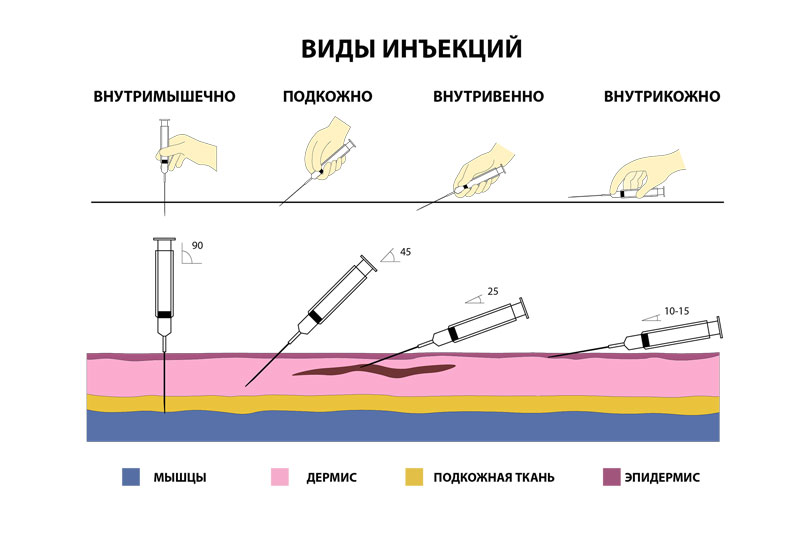
Внутривенная инъекция представляет собой введение лекарственного средства в кровяное русло пациента. При данной процедуре важно соблюдать все правила, уделяя особое внимание асептике, чтобы не нанести вреда здоровью больного.
Куда ставить внутривенный укол?
В большинстве случаев для постановки уколов используются вены, проходящие через область локтевой ямки (из-за своего близкого расположения к кожным покровам и большого диаметра), а также поверхностные венозные сосуды предплечья и кистей рук, реже — ног.
Какими бывают вены?
Прежде чем делать внутривенный укол, необходимо знать о том, какие типы вен существуют. В зависимости того, насколько вена смещается по плоскости, различают такие виды:
- Скользящая — обладает способностью к легкому перемещению в подкожной клетчатке, смещается на расстояние, превышающее ее диаметр, снизу не зафиксирована.
- Фиксированная — незначительно смещается, практически нельзя переместить на расстояние, соответствующее ширине самого сосуда.
Существует еще одна классификация, при которой учитывается видимость и пальпация вен:
- Слабо контурированная вена — не выступает над кожными покровами. Легко прощупывается и просматривается исключительно передняя венозная стенка.
- Хорошо контурированная вена — отличается объемностью, хорошо пальпируется, просматривается и выступает над кожными покровами.
- Не контурированная вена — не видна невооруженным глазом и не поддается пальпации. Прощупать ее может только опытный медицинский специалист.
Кроме того, их подразделяют на тонкостенные и толстостенные в зависимости от выраженности венозной стенки.
Какие вены подходят для постановки уколов?
Лучше всего для внутривенных инъекций подходят толстостенные хорошо контурированные скользящие или фиксированные вены. Значительно сложнее поставить укол в слабо контурированную вену, независимо от толщины ее стенок и уровня ее фиксации.
Видео, как правильно делать внутривенный укол
Осложнения и нежелательные последствия
При неправильной постановке укола или выборе вены существует вероятность развития определенных осложнений. Важно достаточно плотно фиксировать иглу в вене. В противном случае она будет вращаться, травмируя сосуд. Наиболее часто данная проблема наблюдается у людей преклонного возраста. В подобной ситуации необходимо прекратить введение раствора и сделать инъекцию в другую вену. На месте повреждения, как правило, образуются гематомы, подкожные кровоизлияния. На данную область рекомендуется наложить фиксирующую повязку.
Часто во время процедуры люди сталкиваются с проблемой ломкости вен. Сложность заключается в том, что визуально и на ощупь такие сосуды совершенно не отличаются от здоровых. Однако при введении лекарственного раствора образуется обширная, болезненная гематома.
Еще одно частое осложнение — это попадание препарата в область подкожной клетчатки. Основная причина — недостаточно прочная фиксация иглы. Если пациент во время процедуры пошевелит рукой, то инъекционный раствор попадет под кожные покровы. Во избежание подобного осложнения рекомендуется фиксировать вену в двух точках или же по всей верхней конечности. Также попадание лекарства под кожу может возникать из-за прокола сосуда тонкой иглой одноразовых шприцев.
Пошаговая инструкция постановки внутривенного укола
Для того чтобы правильно сделать внутривенный укол, необходимо действовать по следующей схеме:
- Вымыть руки, надеть перчатки.
- Набрать в шприц раствор.
- Усадить пациента в удобную позу.
- Придать руке, в которую будет вводиться раствор, правильное положение — разогнуть локоть и повернуть конечность ладонью вверх.
- Подложить под локоть специальную подушечку.
- Наложить жгут на область средней трети плеча.
- Найти наиболее подходящую для укола вену.
- Обработать место введения инъекции этиловым спиртом.
- Зафиксировать кожные покровы в месте укола (немного натянуть их в районе сгиба локтя и сместить к периферии).
- Поставить иглу параллельно вене, проколоть кожу и осторожно ввести иголку на одну треть.
- Фиксируя вену левой рукой, изменить направление иглы и пунктировать сосуд до ощущения попадания в пустое пространство.
- Потянуть поршень шприца на себя. Если игла попала в вену, шприц наполнится кровью.
- Снять жгут.
- Осторожно и медленно ввести лекарство, оставив в шприце около 0,5-2 мл.
- Приложить к месту инъекции ватный тампон, обработанный спиртом, и осторожно извлечь иглу из вены. Это поможет предупредить образование гематомы.
- Согнуть руку человека в локте с приложенным тампоном со спиртом и попросить его подержать ее в таком положении на протяжении 5 минут (с целью профилактики возможного кровотечения).
В завершении процедуры остается закрыть шприц колпачком, выбросить его и перчатки, после чего тщательно вымыть руки.
Постановка внутривенных уколов — достаточно сложная процедура, требующая опыта и определенных навыков, поэтому лучше доверить ее выполнение профессионалам, обратившись в центр «Медсестра».