Инфаркт уверенно удерживает первое место во всем мире в статистических сводках о смертности от сердечно-сосудистых заболеваний. Все больший сегмент больных и умерших – люди молодые, трудоспособного возраста. Врачи утверждают, что профилактические меры способны значительно уменьшить количество заболевших ишемической болезнью и снизить смертность среди тех, кто уже перенес инфаркт миокарда.
Что такое ишемия сердца?
Ишемия – это ухудшение кровообращения в каком-либо органе или участке тела. В отношении сердца это недостаточное кровоснабжение миокарда (сердечной мышцы), кровь к которому поступает по коронарным артериям. В большинстве случаев причиной появления проблемы является атеросклероз данных кровеносных сосудов.
При атеросклерозе под влиянием различных неблагоприятных факторов поражается внутренняя оболочка стенок сосудов и на пораженных местах возникают бляшки, состоящие из отложенного холестерина. Это заболевание хроническое, полностью излечиться от него нельзя. По мере роста холестериновых бляшек сужается просвет артерий, что существенно затрудняет движение крови по руслу.
Когда человек с атеросклерозом выполняет работу или действие, связанное с физической нагрузкой, кровь не поступает в сердце в необходимом объеме. И в этот момент происходит ишемия сердечной мышцы, субъективно ощущаемая как приступ стенокардии.
При повреждениях эндотелия (внутренней оболочки) коронарной артерии организм включает защитный механизм повышения свертываемости крови – это должно предотвратить массивное кровотечение. Но при этом формируются тромбы – сгустки крови, перекрывающие просвет сосуда, что становится началом развития инфаркта миокарда, наиболее тяжелой формы ишемической болезни сердца.
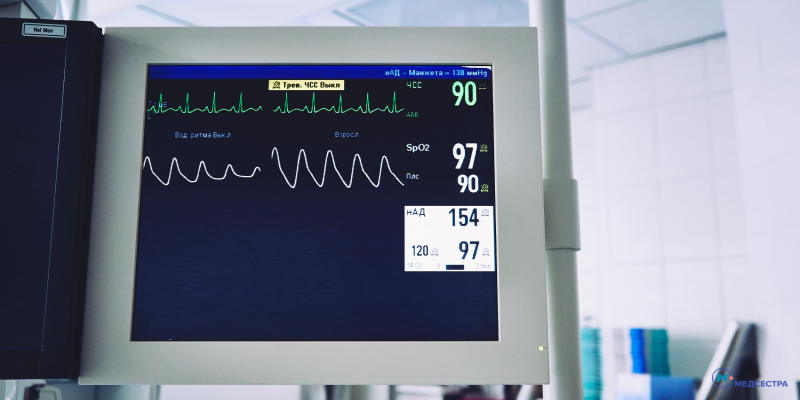
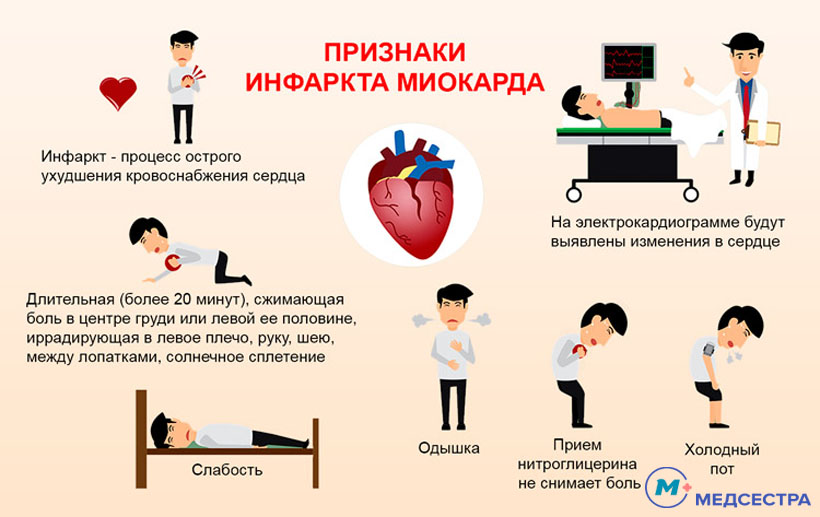
Определить данное состояние можно по тому, что нитроглицерин, обычно принимаемый в таких случаях, не купирует симптоматику, а сама боль длится от 20 минут и дольше. По характеру болевых ощущений установить сразу инфаркт миокарда бывает сложно, так как этот симптом в данном случае имеет разнообразные проявления – начиная от самого характера боли (жгучая, тянущая, давящая) до мест иррадиации: болезненность ощущается не только за грудиной, но и под лопаткой, в области шеи, под челюстью, в правой руке.
Какие факторы риска?
Все факторы риска, повышающие вероятность развития инфаркта миокарда, могут быть:
-
изменяемыми;
-
неизменяемыми.
К неизменяемым относятся пол, возраст и наследственность.
Изменяемые факторы:
-
артериальная гипертензия;
-
повышенный холестерин в крови;
-
сахарный диабет;
-
курение;
-
ожирение;
-
гиподинамия.
Все эти первопричины человек может при желании изменить и снизить риск инфаркта.
Чтобы с наибольшей вероятностью предупредить развитие патологии, нужно прежде всего регулярно контролировать основные показатели:
-
кровяное давление;
-
уровень глюкозы в крови;
-
уровень липидов в крови.
Полученные данные помогают двигаться в правильном направлении – подбирать нужные медикаменты при отклонении от нормальных показателей, регулировать рацион и физические нагрузки.
Первичная профилактика инфаркта миокарда
При наличии более чем одного фактора предрасположенности к тяжелой ишемической болезни предпринимаются меры первичной профилактики. Их предназначение – максимально снизить вероятность развития инфаркта.
Отказаться от табака и алкоголя
Если в отношении этилового спирта и напитков, его содержащих, в среде медиков наблюдается разночтение (одни полагают, что небольшие количества качественного алкоголя полезны, другие же категорически против него в любых видах), то курение вредит сердечной мышце однозначно. Неважно, что предпочитает человек – сигареты или папиросы, сигары или трубку, жевательный или нюхательный табак, все это одинаково вредно.
Вещества, содержащиеся в сигаретном дыме, вызывают резкие и сильные спазмы сосудов, в том числе коронарных. И если курит человек, у которого уже наблюдаются проблемы с сердцем, он значительно повышает возможность приступа и сужения сосудов с последующим омертвением миокарда в этом месте.
Через год после того, как курильщик бросит свою вредную привычку, вероятность инфаркта миокарда или инсульта снижается наполовину. Нужно помнить и о том, что табачный дым вреден для окружающих: при пассивном курении в легкие поступает большое количество смол и никотина.
Больше двигаться
Гиподинамия (ограниченная физическая подвижность) – бич нашего времени. Вполне здоровые и нестарые люди предпочтут проехать даже небольшие расстояния на автомобиле или другом транспорте, а все свободное время проводят за компьютером или у телевизора. Такой образ жизни – активная предпосылка к появлению кардиологических патологий.
Чем старше человек, тем важнее для него динамика в повседневной жизни. При сидячей работе время от времени нужно вставать и делать несложные упражнения, утро дома начинать с зарядки, заниматься на кардиотренажерах. Самое доступное средство борьбы с атеросклерозом – пешие прогулки.
Всего в день нужно уделять физической активности как минимум 30 минут. Если же человек может заниматься физкультурой каждый день и занятия в сумме занимают около часа, это влияет на уменьшение еще одного фактора риска – избыточного веса.
Избегать стрессов и негативных эмоций
В стрессовых состояниях, связанных со страхом и другими негативными эмоциями и переживаниями, надпочечники выбрасывают в кровь большое количество гормона адреналина, вследствие чего резко учащается ритм сердечных сокращений. Когда такое явление происходит часто или постоянно, миокард изнашивается, коронарные артерии теряют свою эластичность. И рано или поздно это приводит к ишемической болезни сердца.
Чтобы этого не случилось, нужно стараться избегать волнений, тревог, всякого рода негатива (например, ссор в семье и на работе). Если же полностью исключить момент эмоционального воздействия невозможно, лучше носить с собой успокоительные средства. Полезными будут навыки дыхательной гимнастики.
Изменить рацион
Неправильное и нездоровое питание ведет к повышению уровня холестерина и ускорению формирования бляшек на стенках сосудов. Поэтому нужно постараться отрегулировать свой рацион так, чтобы в нем осталось как можно меньше продуктов с пустой калорийностью (то есть таких, которые при высокой питательности дают минимальное количество полезных веществ, а сами калории при этом не сжигаются, а откладываются в виде жира).
Нежелательными в меню должны стать:
-
колбасы;
-
копчености;
-
жирная жареная пища;
-
чрезмерное количество соли и специй;
-
продукты с консервантами (к ним прежде всего относятся соусы – майонезы и кетчупы);
-
кондитерские изделия;
-
выпечка из белой муки.
Очень вредны фастфуд и сладкие газированные напитки.
Чтобы снизить вероятность инфаркта миокарда (а заодно и уменьшить жировые отложения), нужно есть много фруктов и овощей, нежирное мясо, морскую рыбу и морепродукты, кисломолочные продукты, отрубной хлеб и блюда из цельного зерна. Сахар, жир и соль нужно ограничить (много соленого затрудняет работу сердца и вызывает отечность).
Следить за важными показателями
Измерение давления – процедура, которая должна быть ежедневной, как и прием определенных лекарственных средств. Мониторинг динамики изменения артериального давления поможет врачу подобрать нужные медикаменты, а самому больному вовремя заметить резкие изменения и вызвать скорую помощь в случае необходимости.
Стоит помнить, что повышенное давление в кровеносном русле может привести к тому, что холестериновая бляшка или тромб отрываются от стенки сосуда и либо полностью закупоривают его, либо транспортируются в сердце.
Если у человека диагностирован сахарный диабет, ему нужно постоянно следить за уровнем глюкозы. Необходимы регулярные посещения эндокринолога, поскольку при данном заболевании стенки сосудов теряют свою эластичность и способность к заживлению повреждений. Это является предпосылкой для отложения холестериновых бляшек.
Обязательными должны стать визиты к кардиологу. Если наблюдаются отклонения в работе сердечно-сосудистой системы, посещать этого специалиста нужно два раза в год. Остальным достаточно прийти один раз в году, чтобы обследоваться: это поможет выявить возможные патологии на ранних стадиях, что значительно облегчит лечение.
По статистике, умирают 15% пациентов с инсультом, а 20% больных с кардиологическими проблемами погибает из-за того, что болезнь манифестировала остро и внезапно, и у человека не было шансов получить своевременную квалифицированную помощь.
Вторичная профилактика инфаркта миокарда
Эти меры принимаются теми, кто переживает последствия некроза участка сердечной мышцы. Самое важное для этой группы пациентов – неуклонное следование предписаниям врача и прием лекарств строго по прописанной схеме и в заданной дозировке. При этом необходимо контролировать состояние сердца на УЗИ, делать ЭКГ, проводить холтеровский мониторинг.
Медикаментозные препараты
Для того чтобы инфаркт миокарда не произошел повторно, нужно принимать группы лекарств, которые:
-
предотвращают быстрое сворачивание крови с образованием тромбов (антикоагулянты);
-
используются при ишемической болезни сердца (антиангинальные препараты);
-
снижают холестерин в крови (статины и пр.).
Аспирин является одним из главных препаратов, используемых для предупреждения рецидивов инфаркта. Он не дает сформироваться тромбам и прикрепиться к сосудистой стенке. Во время медикаментозной терапии нужно следить за дозировкой (максимальная суточная доза – 150 мг). Также рекомендуется принимать витаминные комплексы и добавки.
Диета
Для снижения уровня холестерина нужно полностью отказаться от вредных привычек, не использовать в рационе животные жиры, перейти на овощи и фрукты, каши, нежирные молочные продукты и нежирное мясо.
ЛФК и нагрузки
Врач индивидуально назначает упражнения, постепенно увеличивая их интенсивность. Начальная ЛФК проходит под контролем инструкторов, позже можно заниматься дома.
Половую жизнь можно возобновлять не ранее, чем через 60 дней после инфаркта. Обязательное условие – после подъема по лестнице на второй этаж частота пульса не должна превышать 120 уд/мин.